Einatmen, ausatmen, einatmen, ausatmen - Dieser grundlegende Prozess geschieht in der Regel unbewusst und ganz automatisch. „Und das ist auch gut so, denn es ist wichtig, dass wir immer atmen. Müssten wir ständig darüber nachdenken, dass wir regelmäßig ein- und ausatmen, wären wir wahrscheinlich mit nichts anderem mehr beschäftigt“, erklärt Dr. Panagiota Zgoura, Chefärztin der Klinik für Innere Medizin des St. Anna Hospital Herne.
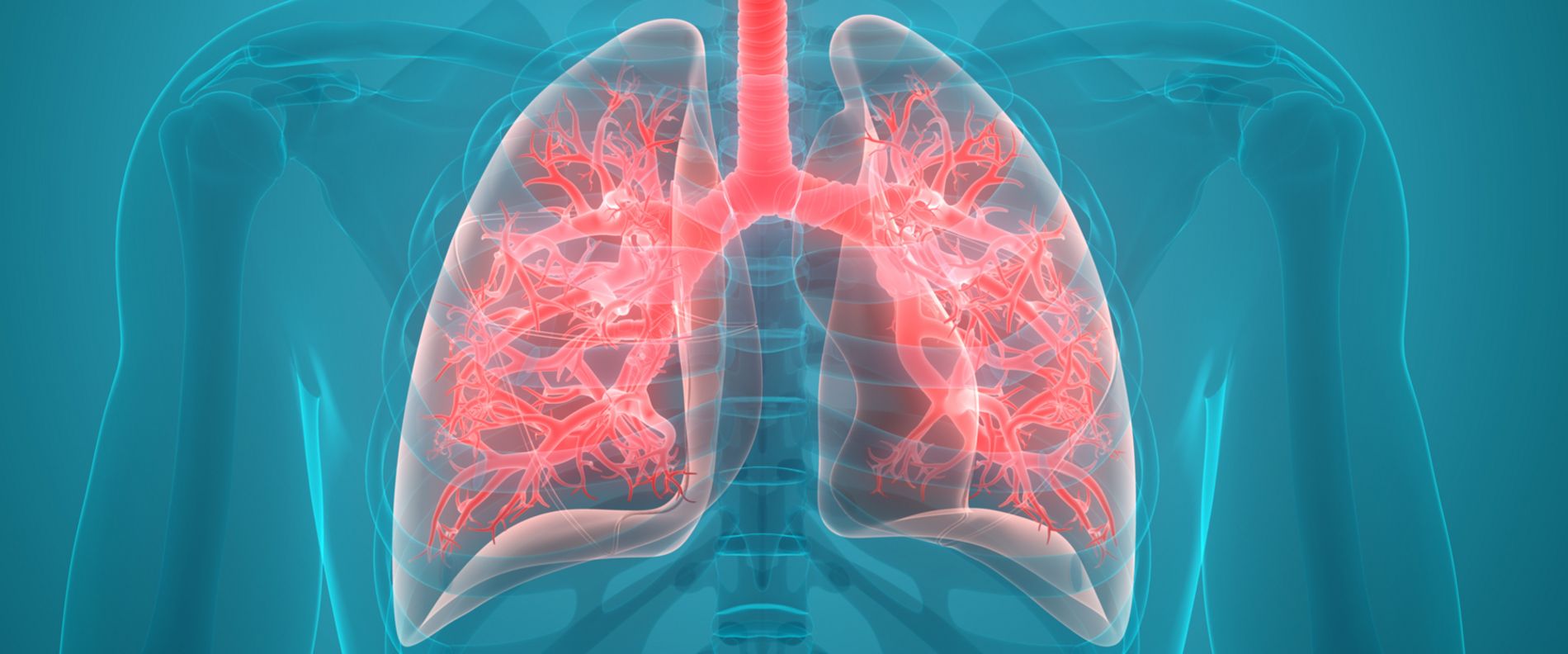
Beim Einatmen gelangt die eingeatmete Luft durch die Luftröhre über die Bronchien zu den Lungenbläschen, den sogenannten Alveolen. Hier wird das Blut mit Sauerstoff angereichert und über die Blutzirkulation in das Gewebe transportiert. Die gasförmigen Abfallprodukte (Kohlendioxid) gelangen über das Blut in die Lunge und werden wieder ausgeatmet. Dieser Austausch funktioniert nur in den Lungenbläschen. Daher ist es wichtig, dass die Atemluft ungehindert bis dorthin strömen kann. Bei Asthmatikern sind die Atemwege verengt, die Betroffenen können nicht ungehindert ein- und ausatmen.